- ДИАГНОСТИКА
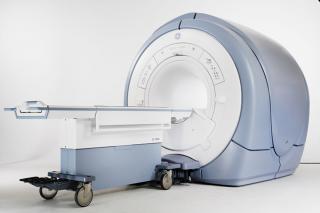
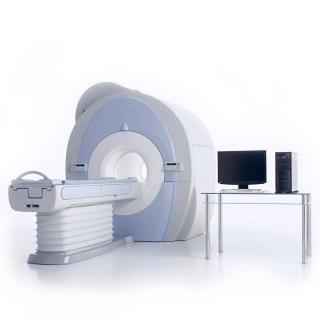
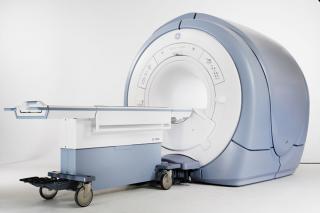
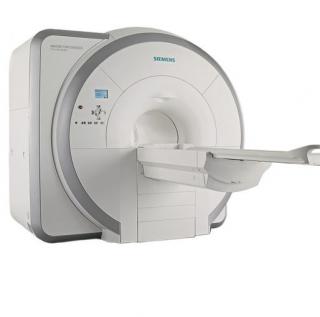
- МРТ
- КТ
- КТ ГОЛОВЫ
- КТ ШЕИ
- КТ ГРУДНОЙ КЛЕТКИ
- КТ БРЮШНОЙ ПОЛОСТИ
- КТ МАЛОГО ТАЗА
- КТ ПОЗВОНОЧНИКА
- КТ СУСТАВОВ
- КТ КОСТЕЙ
- КТ АНГИОГРАФИЯ
- КТ ЗУБОВ
- УЗИ
- УЗИ ОРГАНОВ МАЛОГО ТАЗА
- УЗИ БРЮШНОЙ ПОЛОСТИ
- УЗИ ЗАБРЮШИННОГО ПРОСТРАНСТВА
- УЗИ СЕРДЦА
- УЗИ СОСУДОВ
- УЗИ МЯГКИХ ТКАНЕЙ, НЕРВОВ И ЖЕЛЕЗ
- УЗИ СУСТАВОВ
- УЗИ ГОЛОВЫ
- УЗИ ЛИМФОУЗЛОВ
- УЗИ ПРИ БЕРЕМЕННОСТИ
- УЗИ ПЛОДА
- УЗИ НОВРОЖДЕННОМУ РЕБЕНКУ
- УЗИ ПОСЛЕ АБОРТА
- РЕНТГЕН
- ВРАЧИ
- КАКОЙ ВРАЧ ЛЕЧИТ
- АКУШЕР-ГИНЕКОЛОГ
- АЛЛЕРГОЛОГ
- ВЕРТЕБРОЛОГ
- ВЕСТИБУЛОЛОГ
- ГАСТРОЭНТЕРОЛОГ
- ГЕМАТОЛОГ
- ГИНЕКОЛОГ
- ДЕРМАТОЛОГ
- ДИЕТОЛОГ
- ИГЛОТЕРАПЕВТ
- ИММУНОЛОГ
- ИНФЕКЦИОНИСТ
- КАРДИОЛОГ
- ВРАЧ ЛЕЧЕБНОЙ ФИЗКУЛЬТУРЫ
- МАММОЛОГ
- НЕВРОЛОГ
- НЕЙРОХИРУРГ
- НЕОНАТОЛОГ
- НЕФРОЛОГ
- ОНКОЛОГ
- ОНКОЛОГ-МАММОЛОГ
- ОРТОПЕД
- ОРТОПЕД-ХИРУРГ
- ОТОЛАРИНГОЛОГ
- ОФТАЛЬМОЛОГ
- ОСТЕОПАТ
- ПЕДИАТР
- ПРОКТОЛОГ
- ПСИХИАТР
- ПСИХОТЕРАПЕВТ
- ПУЛЬМОНОЛОГ
- РЕВМАТОЛОГ
- РЕФЛЕКСОТЕРАПЕВТ
- СЕКСОЛОГ
- СОМНОЛОГ
- СОСУДИСТЫЙ ХИРУРГ
- СПОРТИВНЫЙ ВРАЧ
- ТЕРАПЕВТ
- ТРАВМАТОЛОГ
- ТРИХОЛОГ
- УРОЛОГ
- ФИЗИОТЕРАПЕВТ
- ФЛЕБОЛОГ
- ФТИЗИАТР
- ВРАЧ ФУНКЦИОНАЛЬНОЙ ДИАГНОСТИКИ
- ХИРУРГ
- ЭНДОКРИНОЛОГ
- ЭНДОСКОПИСТ
- ЭПИЛЕПТОЛОГ
- СПОРТИВНЫЙ МАССАЖИСТ
- ГЕПАТОЛОГ
- ПАРАЗИТОЛОГ
- МАНУАЛЬНЫЙ ТЕРАПЕВТ
- СЕМЕЙНЫЙ ПСИХОЛОГ
- ВРАЧ ОБЩЕЙ ПРАКТИКИ
- ПРОФПАТОЛОГ-ТЕРАПЕВТ
- АНДРОЛОГ
- АНГИОЛОГ
- АРИТМОЛОГ
- АРТРОЛОГ
- БРОНХОЛОГ
- ВЕНЕРОЛОГ
- ГЕМОСТАЗИОЛОГ
- ГИРУДОТЕРАПЕВТ
- ДИАБЕТОЛОГ
- КИНЕЗИОЛОГ
- РАДИОТЕРАПЕВТ
- РЕПРОДУКТОЛОГ
- СУРДОЛОГ
- ФОНИАТР
- ХИМИОТЕРАПЕВТ
- СКИДКИ
- НА КАРТЕ
- МРТ РЯДОМ (поиск по району)
- АДМИРАЛТЕЙСКИЙ РАЙОН
- ВАСИЛЕОСТРОВСКИЙ РАЙОН
- ВЫБОРГСКИЙ РАЙОН
- КАЛИНИНСКИЙ РАЙОН
- КИРОВСКИЙ РАЙОН
- КОЛПИНСКИЙ РАЙОН
- КРАСНОГВАРДЕЙСКИЙ РАЙОН
- КРАСНОСЕЛЬСКИЙ РАЙОН
- КРОНШТАДТСКИЙ РАЙОН
- КУРОРТНЫЙ РАЙОН
- МОСКОВСКИЙ РАЙОН
- НЕВСКИЙ РАЙОН
- ПЕТРОГРАДСКИЙ РАЙОН
- ПЕТРОДВОРЦОВЫЙ РАЙОН
- ПРИМОРСКИЙ РАЙОН
- ПУШКИНСКИЙ РАЙОН
- ФРУНЗЕНСКИЙ РАЙОН
- ЦЕНТРАЛЬНЫЙ РАЙОН
- ЛЕН. ОБЛАСТЬ
- КТ и МСКТ РЯДОМ (поиск по району)
- АДМИРАЛТЕЙСКИЙ РАЙОН
- ВАСИЛЕОСТРОВСКИЙ РАЙОН
- ВЫБОРГСКИЙ РАЙОН
- КАЛИНИНСКИЙ РАЙОН
- КИРОВСКИЙ РАЙОН
- КОЛПИНСКИЙ РАЙОН
- КРАСНОГВАРДЕЙСКИЙ РАЙОН
- КРАСНОСЕЛЬСКИЙ РАЙОН
- КРОНШТАДТСКИЙ РАЙОН
- КУРОРТНЫЙ РАЙОН
- МОСКОВСКИЙ РАЙОН
- НЕВСКИЙ РАЙОН
- ПЕТРОГРАДСКИЙ РАЙОН
- ПЕТРОДВОРЦОВЫЙ РАЙОН
- ПРИМОРСКИЙ РАЙОН
- ПУШКИНСКИЙ РАЙОН
- ФРУНЗЕНСКИЙ РАЙОН
- ЦЕНТРАЛЬНЫЙ РАЙОН
- ЛЕН. ОБЛАСТЬ
- МРТ АДРЕСА БОЛЬНИЦ В СПБ
- МРТ РЯДОМ (поиск по району)
Адреса и стоимость операции в СПБ

Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции

Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Цена указана с учетом льгот и акции
Услуга лечения онкологии
Услуга лечебного сопровождения для пациентов с онкологией — это индивидуальная комплексная помощь, которая может включать:
 Лучшиие онкологидоступ к ведущим специалистам Санкт-Петербурга, которые подберут современные схемы терапии и проконтролируют эффективность лечения на каждом этапе.
Лучшиие онкологидоступ к ведущим специалистам Санкт-Петербурга, которые подберут современные схемы терапии и проконтролируют эффективность лечения на каждом этапе. Госпитализация или дневной стационарвозможность пройти лечение в комфортных условиях ведущих онкологических центров Санкт-Петербурга.
Госпитализация или дневной стационарвозможность пройти лечение в комфортных условиях ведущих онкологических центров Санкт-Петербурга. Персональный протокол леченияразработка индивидуальной стратегии терапии с учётом типа опухоли, стадии заболевания, генетических особенностей, сопутствующих состояний и истории предыдущего лечения.
Персональный протокол леченияразработка индивидуальной стратегии терапии с учётом типа опухоли, стадии заболевания, генетических особенностей, сопутствующих состояний и истории предыдущего лечения. Второе независимое мнениеэкспертная оценка диагноза и лечебной тактики от ведущих онкологов, позволяющая подтвердить правильность выбранной стратегии, получить дополнительные варианты терапии, избежать ошибок и повысить шансы на успешный результат благодаря объективному профессиональному взгляду стороннего специалиста.
Второе независимое мнениеэкспертная оценка диагноза и лечебной тактики от ведущих онкологов, позволяющая подтвердить правильность выбранной стратегии, получить дополнительные варианты терапии, избежать ошибок и повысить шансы на успешный результат благодаря объективному профессиональному взгляду стороннего специалиста.
Лучшие специалисты в Санкт-Петербурге с рейтингом 4.5+
Последние отзывы
Что такое операция по удалению рака шейки матки?
Операция представляет собой радикальное удаление опухолевого очага вместе с тканями вероятного микроскопического распространения, чаще выполняется удаление матки с параметриями и верхней частью влагалища с оценкой тазовых лимфатических узлов, при ранних вариантах у строго отобранных пациенток возможен органосохраняющий объём с удалением шейки.
Виды протоколов
Радикальная гистерэктомия по типу Вертгейма при плоскоклеточном варианте и аденокарциноме применяется на стадиях с сохранённой резектабельностью и достижимостью отрицательных краёв, приоритетом остаётся блоковое удаление матки с параметриями и верхней третью влагалища с контролем тазовых лимфатических коллекторов. Операционный алгоритм начинается с ревизии брюшной полости и малого таза, затем выполняется мобилизация мочевого пузыря с формированием безопасного пузырно-маточного слоя, далее проводится идентификация мочеточников с выделением тазового сегмента до интрамурального отдела без нарушения кровоснабжения. Следующим этапом выполняется пересечение маточных сосудов у источника с контролем гемостаза и профилактикой ишемии мочеточника, затем проводится послойная параметрэктомия по фасциальным плоскостям с учётом выбранного объёма нервосбережения и с постоянной оценкой тазовых автономных нервных структур. Завершающая часть включает резекцию верхнего влагалищного компонента с онкологически достаточной шириной края, формирование влагалищной культи, контроль гемостаза и лимфостаза, при клинических показаниях выполняется дренирование с последующей оценкой целостности мочевого пузыря и проходимости мочеточников.
Радикальная трахелэктомия при ранних формах плоскоклеточного варианта и аденокарциномы рассматривается, как органосохраняющий алгоритм при строгом отборе, когда требуется сохранение фертильности без компромисса по радикальности и краям резекции. В начале вмешательства выполняется лимфатический этап в виде системной тазовой лимфаденэктомии, либо биопсии сторожевых узлов, как контроль регионарного статуса, после чего проводится циркулярная резекция шейки с минимально достаточным параметриальным компонентом и формированием цервико-вагинального анастомоза. Для профилактики истмико-цервикальной недостаточности выполняется серкляж на уровне внутреннего зева, затем оценивается гемостаз и задаётся план раннего послеоперационного наблюдения с акцентом на риск стеноза канала и на последующую акушерскую тактику.
Биопсия сторожевых лимфатических узлов применяется на ранних стадиях для снижения травматичности лимфатического этапа при сохранении точности стадирования, особенно при невысокой вероятности массивного поражения узлов по данным клиники и визуализации. Методика включает введение красителя или радиофармпрепарата в область шейки с интраоперационной навигацией и удалением сторожевых узлов из обтураторной и подвздошных зон, затем материал направляется на морфологическую оценку, при необходимости проводится срочное исследование для немедленного изменения тактики. При подтверждённом метастатическом поражении выполняется расширение до системной тазовой лимфаденэктомии, либо пересмотр тактики в пользу химиолучевого лечения по показаниям, поскольку сочетание большой операции и последующего облучения увеличивает риск поздней тазовой токсичности.
Системная тазовая лимфаденэктомия проводится при подозрении на поражение узлов по данным визуализации, при невозможности корректного сторожевого картирования и в клинических сценариях, где требуется максимально надёжное стадирование для выбора адъювантной тактики. Техника охватывает наружные и внутренние подвздошные зоны и обтураторную ямку с обязательной визуализацией обтураторного нерва, далее выполняется последовательная герметизация лимфатических коллекторов с профилактикой лимфореи и лимфоцеле, вопрос дренирования соотносится с объёмом диссекции и риском серозного отделяемого. При показаниях к расширению на общие подвздошные и парааортальные станции объём определяется клинической пользой для стадирования и изменения лечения, поскольку рост травматичности оправдан только при реальном влиянии на тактику.
Минимально инвазивная техника радикального вмешательства, включая лапароскопический и робот-ассистированный доступ, возможна в отдельных случаях при строгом соблюдении онкологических принципов и при надёжной защите опухолевой ткани от контакта с брюшной полостью. В алгоритм включаются отказ от маточного манипулятора при опухолевом поражении, герметичное извлечение препарата в контейнере и контроль влагалищного этапа с минимизацией контаминации, поскольку онкологический результат зависит от технических деталей. При невозможности обеспечить требуемую ширину параметриальной резекции и безопасность краёв предпочтение отдаётся открытому доступу, поскольку локальный контроль и отрицательные края имеют безусловный приоритет.
Алгоритм комбинированного вмешательства при местно-распространённом процессе предусматривает расширенную резекцию соседних структур при ограниченном вовлечении, если достижение отрицательных краёв остаётся реальным и переносимость вмешательства подтверждена на этапе подготовки. В строго отобранных случаях рассматривается резекция части влагалища, ограниченная резекция мочевого пузыря или прямой кишки с обязательным реконструктивным этапом, контролем герметичности анастомозов и профилактикой свищей. Решение основывается на предоперационной визуализации и интраоперационной оценке резектабельности, поскольку сочетание чрезмерного объёма операции и последующей лучевой терапии повышает риск свищей и стойких функциональных потерь.
Интраоперационный контроль краёв резекции и оценка распространённости используются для снижения риска повторного вмешательства и для корректного выбора адъювантной тактики, особенно при эндоцервикальном росте и при сомнительной границе по параметрию. Выполняется маркировка краёв и анатомических ориентиров, далее при клинической необходимости проводится срочное морфологическое исследование с параллельной оценкой влагалищного купола и близости к мочевому пузырю и прямой кишке. При выявлении положительных краёв выполняется расширение объёма в пределах онкологической целесообразности, либо операция завершается с последующим переходом к химиолучевому лечению по показаниям, чтобы не увеличивать травматичность без достижения реальной радикальности.
Профилактика повреждения мочевыводящих путей относится к обязательным компонентам радикальных операций, поскольку мобилизация мочевого пузыря и диссекция вблизи мочеточника несут риск ишемии, стриктуры и уринарных свищей. В технику включаются ранняя идентификация мочеточников, щадящая работа с сосудистыми ножками с сохранением питания, минимизация термического воздействия в критических зонах и контроль целостности мочевого пузыря по клиническим признакам, при сомнениях применяется интраоперационная цистоскопия с оценкой устьев и диуреза. После вмешательства задаются критерии раннего выявления осложнений по диурезу, боли в боку, лихорадке и лабораторной динамике, чтобы дефект распознавался до формирования тяжёлой дисфункции.
Профилактика тромбоэмболических осложнений и ведение кровопотери интегрируются в хирургическое лечение, поскольку длительность вмешательства, лимфатический этап и онкологическая гиперкоагуляция повышают риск тромбозов и значимой кровопотери. Тактика включает механическую профилактику, раннюю мобилизацию, индивидуальный выбор антикоагулянтной защиты с учётом кровоточивости и состояние гемостаза, а также стратегию гемостатической коррекции при клинически значимой кровопотере. Данный подход снижает вероятность повторных вмешательств, уменьшает частоту тромбоэмболий и поддерживает соблюдение сроков адъювантного лечения.
Помощь онкобольным
Контроль мочеиспускания и профилактика дисфункции мочевого пузыря имеют ключевое значение после радикальных операций, поскольку травма автономных нервных сплетений и отёк тканей приводят к задержке мочи и значимому остаточному объёму. Поддержка основывается на рациональной катетеризации с планом постепенного снятия, объективной оценке остаточной мочи, тренировке мочевого пузыря по клиническим ориентирам и раннем выявлении инфекции мочевых путей, при рези, боли над лоном и лихорадке требуется ускоренная очная оценка для исключения пиелонефрита.
Профилактика лимфоцеле и лимфостаза после тазового лимфатического этапа строится на контроле дренажного отделяемого, ранней мобилизации и ограничении ранних перегрузок, поскольку застой лимфы способен приводить к боли, температуре и компрессии мочеточника. При увеличении объёма таза, появлении одностороннего отёка ноги и тянущей боли требуется визуализационная проверка и обсуждение пункционного дренирования, поскольку затяжное лимфоцеле повышает риск инфицирования и смещает сроки адъювантного лечения.
Профилактика тромбозов и поддержание безопасной активности важны после онкогинекологической операции, поскольку сочетание опухолевого процесса, гиподинамии и тканевой травмы увеличивает риск тромбоэмболии. Поддержка включает раннюю ходьбу, дыхательные упражнения, компрессионные меры по показаниям и антикоагулянтную защиту по индивидуальному риску, при внезапной одышке, боли в груди и отёке конечности требуется немедленная медицинская оценка.
Контроль боли и профилактика пареза кишечника поддерживают раннюю мобилизацию и питание, поскольку выраженная боль, тошнота и запор усиливают гиподинамию и повышают риск лёгочных и венозных осложнений. Используется мультимодальная аналгезия с ограничением избыточных опиоидов, дробное питание по переносимости, коррекция тошноты, профилактика запоров и стимуляция перистальтики в рамках послеоперационного алгоритма, при стойком вздутии и отсутствии стула требуется ускоренная оценка для исключения непроходимости.
Профилактика свищей и контроль раневых осложнений опираются на бережный режим нагрузки, контроль температуры и характера выделений и раннюю оценку подозрительных симптомов. Поводом для срочного обращения служат выделение мочи или кала из влагалища, зловонные выделения, нарастающая тазовая боль, лихорадка и слабость, поскольку свищевые осложнения и глубокая инфекция требуют раннего вмешательства и влияют на возможность продолжения лечения.
Психологическая поддержка и коррекция сексуального здоровья важны после радикальных вмешательств, поскольку изменение длины влагалища, страх боли и тревога рецидива нередко приводят к избеганию близости и снижению качества жизни. Поддержка включает обсуждение сроков восстановления, безопасных вариантов интимной жизни, профилактику сухости и диспареунии средствами местной помощи по переносимости, при устойчивой тревоге и нарушении сна целесообразно подключение профильного специалиста для стабилизации адаптации.
Какие врачи могут быть вовлечены
- Онкогинеколог определяет объём вмешательства при плоскоклеточном варианте и аденокарциноме, выбирает радикальную гистерэктомию, радикальную трахелэктомию или комбинированный вариант с лимфатическим этапом, задаёт ориентиры по ширине параметриальной резекции и по границам влагалищного компонента. Обеспечивается защита мочеточников и мочевого пузыря, контроль гемостаза и лимфостаза, после операции проводится оценка уринарной функции, состояния культи и динамики заживления с формированием показаний к адъювантному лечению по морфологическому заключению.
- Онколог-радиотерапевт подключается на этапе планирования при ожидаемой вероятности адъювантного облучения или химиолучевой терапии, чтобы хирургический объём и последующее облучение не суммировали токсичность без выигрыша по локальному контролю. После операции интерпретируются параметры риска, затем формируются рекомендации по лучевому объёму, дозе и сочетанию с лекарственным компонентом с учётом ограничений для мочевого пузыря, прямой кишки и тонкой кишки.
- Химиотерапевт участвует при показаниях к лекарственному компоненту до или после операции, либо при необходимости подготовки к химиолучевой программе при высоком риске рецидива. Роль специалиста включает оценку функции почек, слуха и неврологического статуса при платиновых схемах, коррекцию анемии и нутритивных дефицитов, профилактику тошноты и тактику при цитопениях для завершения лечения без необоснованных пауз.
- Анестезиолог-реаниматолог обеспечивает безопасность наркоза и стабильность гемодинамики при длительной радикальной операции с лимфатическим этапом, учитывает риск кровопотери и онкологическую гиперкоагуляцию. В периоперационном периоде контролируются обезболивание, дыхательная функция, водно-электролитный баланс и профилактика послеоперационной тошноты, при осложнённом течении организуется наблюдение в отделении интенсивной терапии с ранним выявлением кровотечения, сепсиса и тромбоэмболии.
- Патоморфолог выполняет оценку операционного материала с определением типа опухоли, глубины и фронта инвазии, лимфоваскулярной инвазии, статуса краёв резекции, вовлечения параметрия и метастазов в лимфатических узлах. Данные параметры определяют необходимость адъювантного лечения и его интенсивность, при спорных находках уточняется профиль исследования с формированием заключения, пригодного для консилиумного решения.
- Специалист ультразвуковой диагностики и рентгенолог обеспечивают визуализационную основу планирования и контроля, уточняют распространённость, состояние лимфатических узлов и вовлечение мочевого пузыря и прямой кишки, затем оценивают послеоперационные осложнения, включая лимфоцеле, гематому и гидронефроз. При подозрении на повреждение мочеточника и при нарастании тазовой боли визуализация позволяет быстро определить источник проблемы и выбрать безопасный вариант коррекции.
- Уролог привлекается при высоком риске вовлечения мочевыводящих путей, при необходимости стентирования мочеточника, при интраоперационных находках со стороны мочевого пузыря, а также при подозрении на стриктуру, уринарный свищ и стойкую задержку мочи после вмешательства. В сопровождении проводится оценка остаточной мочи, коррекция катетеризации и выбор тактики при пиелонефрите и обструкции для предотвращения затяжного восстановления.
- Колопроктолог подключается при подозрении на вовлечение прямой кишки, при необходимости комбинированной резекции и при осложнениях со стороны кишечника, включая длительный парез и признаки несостоятельности. Роль врача заключается в оценке резектабельности и безопасности реконструкции, затем выполняется ведение осложнений, влияющих на сроки адъювантной терапии и качество жизни.
- Специалист по реабилитации участвует в профилактике лимфостаза, тромбозов и функциональных нарушений после тазовой операции, подбирает программу ранней мобилизации и дыхательных упражнений, оценивает восстановление мышц тазового дна и болевой синдром. По динамике уточняются ограничения нагрузки, рекомендации по возвращению к работе и профилактика хронической тазовой боли.
- Психоонколог помогает стабилизировать сон и тревожность, поддерживает принятие изменений сексуальной функции и образа тела после радикального вмешательства, снижает риск избегания наблюдения из-за страха рецидива. При выраженной тревоге обсуждаются техники саморегуляции и медикаментозная поддержка по показаниям для повышения приверженности контролю и облегчения восстановления.
Какие обследования назначаются
- Клиническая оценка состояния проводится до операции и в ранней послеоперационной динамике с контролем температуры, пульса, сатурации, боли, диуреза, характера отделяемого по дренажам и признаков кровоточивости. Данный контроль позволяет рано выявлять кровотечение, воспалительные осложнения и нарушение оттока мочи после параметриальной резекции и лимфатического этапа.
- Анализы крови выполняются для оценки гемоглобина, лейкоцитарной формулы, тромбоцитов, базовых электролитов и функции почек, отдельное внимание уделяется показателям гемостаза при выборе антикоагулянтной защиты и при подозрении на кровопотерю. Данный блок сохраняется компактным и ориентированным на периоперационную безопасность и контроль ранних осложнений без избыточной детализации.
- Электрокардиография применяется перед наркозом и в динамике при тахикардии, колебаниях давления и симптомах ишемии, поскольку длительная операция и анемия повышают нагрузку на миокард. При сомнительной переносимости вмешательства выполняется эхокардиографическая оценка сократимости и клапанного аппарата для корректировки инфузионной тактики и анестезиологического пособия.
- Ультразвуковая оценка почек и мочевого пузыря используется для контроля остаточной мочи, гидронефроза и признаков нарушения пассажа по мочеточнику, особенно при боли в боку, снижении диуреза и лихорадке. Данные исследования помогают отличить функциональную задержку мочи от механической обструкции и своевременно выбрать урологическую тактику.
- Компьютерная томография органов грудной клетки и брюшной полости применяется при клинической необходимости уточнения осложнений, включая глубокие абсцессы малого таза, значимые гематомы, крупные лимфоцеле и тромбозы, а также при лихорадке неясного источника. Методика уточняет объём коллекции и поддерживает выбор пункционно-дренажного подхода с уменьшением вероятности повторной большой операции.
- Магнитно-резонансная томография малого таза используется в ситуациях, где требуется уточнение послеоперационного ложа, дифференциация рубцовых изменений и оценка подозрительных зон при спорной клинической картине. Данные МРТ помогают корректно планировать адъювантное облучение и избегать необоснованного расширения лучевого объёма.
- Ультразвуковая допплерография вен нижних конечностей назначается при одностороннем отёке, боли по ходу вен и при высоком риске тромбоза, поскольку подтверждение тромба определяет тактику антикоагулянтной защиты. При отрицательном результате и сохраняющейся клинике выполняется повторный контроль по клиническим срокам для исключения раннего тромбоза.
- Цистоскопия выполняется при подозрении на повреждение мочевого пузыря и устьев мочеточников, при гематурии и при признаках уринарного свища, поскольку визуальная оценка слизистой и устьев помогает быстро определить источник проблемы. Результаты используются для выбора стентирования, ушивания дефекта или коррекции режима катетеризации.
- Рентгеноконтрастные урологические исследования, включая экскреторную урографию или КТ-урографию, применяются при подозрении на стриктуру, ишемическое повреждение мочеточника и утечку мочи для точной топики поражения. Полученные данные определяют необходимость стентирования, нефростомии или реконструктивного вмешательства.
- Эндоскопическая оценка кишечника применяется при подозрении на кишечное вовлечение в послеоперационном периоде, при кровотечении, стойком болевом синдроме и при подозрении на свищевые сценарии. Объём исследования соотносится с риском осложнений и клинической задачей, приоритет отводится наименее травматичным методикам.
Что важно знать пациентам
Почему после операции требуется лучевая или химиолучевая терапия?
Адъювантный этап определяется морфологическими факторами риска, включая поражение лимфатических узлов, лимфоваскулярную инвазию, вовлечение параметрия и статус краёв резекции, поскольку микроскопические клетки могут сохраняться в зонах риска и повышать вероятность местного рецидива.
Какие осложнения?
Поводом для немедленной медицинской оценки служат температура 38,0 °C и выше, нарастающая тазовая боль, обильное кровотечение, зловонные выделения, резкое усиление слабости, отсутствие мочеиспускания, выраженная боль в пояснице, внезапная одышка, боль в груди, асимметричный отёк ноги, а также выделение мочи или кала из влагалища.
Как снизить риск лимфостаза?
Снижение риска поддерживается ранней дозированной ходьбой, дыхательными упражнениями, соблюдением рекомендаций по компрессионной поддержке и антикоагулянтной защите по индивидуальному риску, при одностороннем отёке ноги и боли в икре требуется ускоренная очная оценка.
Секс после резекции?
Срок определяется заживлением влагалищной культи и отсутствием воспаления, безопасный интервал уточняется на контрольном осмотре, для профилактики боли и сухости применяется постепенное восстановление с местной поддержкой по переносимости, при стойкой диспареунии и тревоге показана консультация профильного специалиста.